La esclerosis múltiple (EM) es una enfermedad consistente en la aparición de lesiones desmielinizantes, neurodegenerativas y crónicas del sistema nervioso central.
Puede presentar una serie de síntomas que aparecen en brotes o que progresan lentamente a lo largo del tiempo. Se cree que en su génesis actúan mecanismos autoinmunes.
Se distinguen varios subtipos de esclerosis múltiple y muchos afectados presentan formas diferentes de la enfermedad con el paso del tiempo.
A causa de sus efectos sobre el sistema nervioso central, puede tener como consecuencia una movilidad reducida e invalidez en los casos más severos.
Se caracteriza por dos fenómenos:
Aparición de focos de desmielinización esparcidos en el cerebro y parcialmente también en la médula espinal causados por el ataque del sistema inmunitario contra la vaina de mielina de los nervios. Las neuronas, y en especial sus axones se ven dañados por diversos mecanismos.
Como resultado, las neuronas del cerebro pierden parcial o totalmente su capacidad de transmisión, causando los síntomas típicos de adormecimiento, cosquilleo, espasmos, parálisis, fatiga y alteraciones en la vista.
En la variante Remitente-Recurrente también se ha detectado inflamación en el tejido nervioso y transección axonal, o corte de los axones de las neuronas, lo que hace que las secuelas sean permanentes.
Robert Hopper (1773-1835), un patólogo británico y médico en ejercicio, Robert Carswell (1793-1857), profesor británico de patología, y Jean Cruveilhier (1791-1873), un profesor de anatomía patológica francés, fueron los primeros en describir la enfermedad con ilustraciones médicas y detalles clínicos.
Basándose en esto, Jean-Martin Charcot (1825-1893), un neurólogo francés, resumió los datos anteriores y realizó importantes contribuciones con las observaciones clínicas y patológicas propias. Reconoció la esclerosis múltiple (sclerose en plaques) como una enfermedad distinta y separada.
Afecta aproximadamente a 1 de cada 1000 personas, en particular a las mujeres. La mayoría de los casos se presentan cuando los pacientes tienen entre 20 y 40 años.
Se considera que la esclerosis múltiple aparece cuando se da una combinación de factores ambientales en personas genéticamente predispuestas a adquirirla.
Los orígenes de la enfermedad son desconocidos.
Se ha lanzado la hipótesis de que puede ser producida por una combinación de varios factores genéticos y medioambientales. Esto incluye posibles infecciones virales u otros factores en la niñez o durante el embarazo que puedan preparar el sistema inmunitario para una reacción anormal más tarde.
Otras hipótesis propuestas intentan establecer relaciones con enfermedades vasculares. Recientemente ha sido propuesta una relación con una enfermedad vascular conocida como insuficiencia venosa cerebroespinal crónica.
Los tejidos del sistema nervioso y de la médula espinal están protegidos por un sistema de vasos capilares, llamado barrera hematoencefálica, que en los pacientes de esclerosis múltiple no funcionan. Por causas desconocidas, macrófagos y linfocitos pueden cruzar las barreras hematoencefálica de estos pacientes y comenzar un ataque autoinmune.
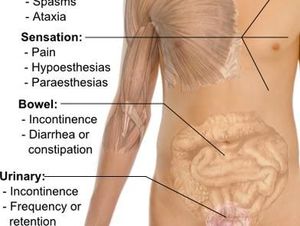
Normalmente, la Esclerosis Múltiple se detecta tras un primer brote de la enfermedad. Los síntomas de este primer brote son muy variados, pero entre los más fácilmente reconocibles, destacan hormigueo, debilidad, falta de coordinación (ataxia), alteraciones visuales, rigidez muscular, trastornos del habla (disartria), andar inestable, entre otros. No en todos los pacientes se manifiestan todos los síntomas ni durante el mismo tiempo.
Las personas afectadas pueden manifestar un amplio número de síntomas, pero varían mucho de unas a otras, tanto en el tipo de síntomas como en su grado. Astenia (fatiga), Pérdida de masa muscular
Debilidad muscular, descoordinación en los movimientos. disfagia (problemas al tragar), disartria (problemas de habla), Insuficiencia respiratoria, disnea (problemas al respirar), espasticidad (rigidez muscular), espasmos musculares, calambres, fasciculaciones musculares (pequeñas pero generalizadas vibraciones musculares), disfunción sexual problemas de lubricación vaginales, problemas de visión: pérdida, doble visión, nistagmos, problemas cognoscitivos: dificultad de realizar tareas simultáneas, de seguir instrucciones detalladas, pérdida de memoria a corto plazo, depresión, labilidad emocional (risas y llantos inapropiados sin afectación psicológica), estreñimiento secundario a inmovilidad.
El déficit cognitivo más acentuado y observado en la EM es la disminución de la velocidad de procesamiento. puede haber cambios conductuales (apatía, falta de motivación, pseudodepresión; o por el contrario desinhibición, impulsividad, agresividad e irascibilidad, infantilismo...) y en las funciones ejecutivas (Capacidad para planificar, flexibilidad mental, razonamiento...)
Dado que la esclerosis múltiple afecta el cerebro y la espina dorsal, es de naturaleza degenerativa y a menudo lleva a una discapacidad progresiva, no es extraño que las personas afectadas sufran dificultades emocionales. depresión, ansiedad, ira, miedo en particular, la depresión lleva asociada el peligro de suicidio.
La ira es otro sentimiento que puede ir asociado a la EM y, de hecho, con todas las enfermedades crónicas graves. La fiebre, los baños calientes, la exposición al sol y el estrés pueden desencadenar o empeorar los ataques.
El diagnóstico de la esclerosis múltiple es complejo. Se requieren evidencias de una diseminación de lesiones tanto temporal como aparentemente espacialmente en el sistema nervioso central. Una muestra de líquido cefalorraquídeo obtenida con una punción lumbar sirve para obtener pruebas de la inflamación crónica en el sistema nervioso, a menudo indicada por la detección de bandas oligoclonales (moléculas de anticuerpos) en el líquido.
Los estudios de conductividad nerviosa de los nervios óptico, sensoriales y motores también proporcionan pruebas de la existencia de la enfermedad, ya que el proceso de desmielinización implica una reducción de la velocidad de conducción de las señales nerviosas.
El proceso de diagnóstico se completa con la realización de pruebas para excluir otras enfermedades que pueden imitar a la esclerosis como la Enfermedad de Devic, la sarcoidosis, la vasculitis y la enfermedad de Lyme.
La ozonoterapia aporta tres efectos fundamentales que contribuyen a mejorar el cuadro clínico y la calidad de vida del paciente.
Numero uno es un modulador del sistema inmunológico. Número dos es analgésico y antiinflamatorio y numero tres estimula la defensa antioxidante endógena controlando los radicales libres que son los tóxicos liberados en todas las crisis inflamatorias que caracterizan a este paciente. De esta forma la ozonoterapia disminuye el efecto dañino del sistema inmune descontrolado sobre el sistema nervioso central.
• Fisioterapia, logopedia, terapia ocupacional y grupos de apoyo.
• Dispositivos asistenciales, como sillas de ruedas, monta camas, sillas para baños, caminadores y barras en las paredes.
• Un programa de ejercicio planificado a comienzos del trastorno.
• Un estilo de vida saludable, con una buena nutrición y suficiente descanso y relajación.
• Evitar la fatiga, el estrés, las temperaturas extremas y la enfermedad.
• Cambios en lo que se come o bebe si hay problemas para deglutir.
• Hacer cambios en torno a la casa para prevenir caídas.
Ah, recuerde la ozonoterapia es una buena alternativa de tratamiento para mejorar y mantener su calidad de vida, eso sí en combinación con estilos de vida saludable y si decide hacerse este tratamiento consiga un buen profesional en la materia.
El Dr. Antonio Contreras Berroa es un reconicido médico dominicano con estudios especializados en Ozonoterapia. Los estudios en esa materia los ha realizado en Cuba,Perú, Italia, Mexico, Estados Unidos y Alemania.